Hasta ahora el cáncer es un término genérico que engloba tantas enfermedades como órganos o tejidos tiene el organismo, todos ellos susceptibles de malignizarse.
La clasificación actual de los distintos tipos de cáncer surge de los estudios histológicos de finales del siglo XIX y primeras décadas del siglo XX. Los histólogos observaban al microscopio células diferenciadas que, sorprendentemente se multiplicaban de manera masiva y disruptiva desestructurando el elegante orden de los tejidos sanos. La genética clínica todavía no había adquirido cuerpo de doctrina. Así que la investigación se dirigía a predecir el comportamiento futuro de un cáncer en función de la morfología celular. Las características histológicas del tejido tumoral determinaban cómo se abordaba el tratamiento, bien mediante cirugía o con los escasos y yatrogénicos medicamentos disponibles.
El desarrollo de la genética contribuyó a conocer los entresijos del cáncer, su surgimiento y evolución. Sin embargo, la genética fue más una estrategia diagnóstica y taxonómica que una base conceptual sobre la que diseñar eficaces tratamientos. Éstos se fundamentaban en sustancias muy citotóxicas. Se aprovecha la citotoxicidad diferencial, de tal manera que las células en rápida multiplicación sucumbían antes que las células sanas, que no se dividen una vez diferenciadas. Por ello la yatrogenia antineoplásica afecta sobre todo a las células hematopoyéticas y otras que se renuevan rápidamente, como las capilares.
Según algunas estimaciones, el 70% de todos los procesos neoplásicos son achacables a diez tipos de cáncer que afectan a ocho órganos, además de la sangre y sistema linfático.
La detección precoz de cualquier proceso canceroso aumenta significativamente la supervivencia, definida como la continuidad de la vida cinco años después del diagnóstico inicial.
Con notables variaciones entre países, en el mundo desarrollado la supervivencia global por cáncer en el bienio 1975-1977 era del 49%, incrementándose hasta el 68% en el cuatrienio 2006 a 2010. Los índices de curación (supervivencia a cinco años tras un primer diagnóstico) aumentan, debido a diagnósticos más precoces, y mejores tratamientos. Sin embargo, la incidencia de procesos cancerosos está aumentando una vez corregido el sesgo del diagnóstico precoz.
Supervivencia aproximada: 90%.
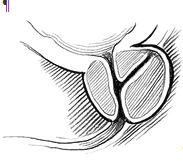
La aparición de bultos en los senos son debidos a muchas causas, siendo una de ellas los tumores malignos. Con mayor frecuencia los tumores mamarios debutan en los lóbulos lactóforos (las células productoras de leche) y los conductos secretores que conectan los lóbulos con el pezón (cáncer ductal).
La mayoría de los tumores mamarios son benignos, lo que significa que permanecerán localizados in situ (rodeados por el tejido donde se formaron por primera vez) y no progresarán. Sin embargo, algunos evolucionan invadiendo los tejidos próximos. Éstos son los tumores malignos.
Las células mamarias, como todas las células del organismo, usan receptores de membrana. La activación exterior de estos receptores (marcadores) son claves para clasificar el tipo de tumor y seleccionar el tratamiento más adecuado.
Cuando se habla de cáncer de mama ER+ o PR+ significa que estas células malignas se activan por la interacción con estrógenos o progestágenos. Estas hormonas fisiológicas actúan así como factores estimulantes para el desarrollo tumoral. [ER, de Estrógeno Receptor; PR, de Progestágeno Receptor]. Aproximadamente el 74% de todos los tumores de mama son «estrógeno o progestágeno positivos».
HER2 es otro importante receptor. [HER acrónimo de Human Epithelial Receptor]. Este «factor de crecimiento epidérmico» también estimula el crecimiento celular. Los tumores HER2+ son más agresivos que los HER2-, pero, por el contrario, responden mejor a los tratamientos disponibles.
Los tumores de mama «triple negativos» son aquellos que carecen de marcadores ER, PR y HER2. Como cabe suponer, este tipo de tumores son más difíciles de tratar (no hay dianas farmacológicas). Infortunadamente su incidencia está aumentando. Son más frecuentes en mujeres de raza negra; así como en mujeres con mutaciones del gen BRCA (citogenética: 17q.12). [BRCA, de Breast Receptor Cancer Antigen].
BRCA fue el primer gen patentado. El National Institute of Environmental Health Sciences, y Myriads Genetics patentaron (1994) tanto el aislamiento del gen BRCA1 como todas las potenciales mutaciones del gen que implicasen una mayor probabilidad de padecer cáncer de mama y sus técnicas diagnósticas. El gen BRCA2 fue patentado por Myriads Genetics en el año 1995.
Sin embargo, en 2013, la Corte Federal de Estados Unidos (equiparable al Tribunal Supremo español) anuló los derechos de patente arguyendo que el ADN, o cualquiera de sus fragmentos, es un producto natural, no creado por el hombre y, en consecuencia, no patentable.
Para más información, recomendamos la lectura de la página web del autor: http://www.info-farmacia.com/medico-farmaceuticos/revisiones-farmaceuticas/cuatro-tipos-distintos-de-cancer-de-mama
Supervivencia aproximada: 18%
La incidencia global de cáncer de pulmón en el mundo desarrollado ronda el 25% de todos los cánceres diagnosticados. Tan elevada incidencia se explica por el hábito tabáquico, muy extendido hace algunas décadas; así como por la dificultad de llevar a cabo un diagnóstico precoz, y la propensión a desarrollar metástasis.
Apenas el 16% de todos los cánceres pulmonares se detectan antes de que haya extendido a la sangre, sistema linfático u otros órganos.
Se suelen diferenciar los cánceres pulmonares «de células pequeñas» y los cánceres pulmonares «de células no-pequeñas».
En los cánceres pulmonares «de células pequeñas», la apariencia del tejido tumoral es el de granos de avena, debido a que las células aparecen aplanadas (contiene muy poco citoplasma). Se suelen formar dentro de los bronquios, y son muy agresivos, con gran tendencia a formar metástasis. Es el cáncer típico en personas fumadoras.
Los cánceres pulmonares «de células no-pequeñas» representan el 90% aproximadamente de todas las neoplasias pulmonares. El 40% de éstos son adenocarcinomas, un tipo de tumor de las células que segregan moco (adeno, del griego glándula). Aproximadamente entre el 25% y el 30% de los cánceres de pulmón «de células no-pequeñas» corresponden a células del revestimiento epidermoide de los bronquios, denominándose «carcinomas de células escamosas». Al resto se le encuadra en la categoría de «carcinoma de células grandes».
Supervivencia aproximada: 99%
La detección temprana de los tumores de próstata plantea la trascendente cuestión acerca de los riesgos del tratamiento en relación con la probabilidad de una evolución maligna del tumor. Muchos tumores de próstata evolucionan muy lentamente y nunca llegan a causar problemas al paciente. Sin embargo, la exéresis de la próstata puede causar (no siempre) problemas de incontinencia y/o impotencia. Así pues, los hombres de más de 50 años deben realizar la prueba de PSA (Prostate Specifi Antigen), valorando un tratamiento quirúrgico solo en pacientes de raza negra, y si hay antecedentes familiares (pariente de primer grado con diagnóstico de cáncer de próstata antes de los 65 años).
Alrededor del 95% de todos los cánceres de próstata se forman en las células glandulares de la próstata, clasificándose en varias categorías, entre ellas carcinomas espumosos, carcinomas coloides, carcinomas con anillos de sello (porque los núcleos de las células cancerosas se sitúan cerca de la membrana externa otorgando el aspecto de un anillo de sello cuando se examinan al microscopio). Los patólogos clasifican los tumores de próstata en función del grado de diferenciación de las células neoplásicas (clasificación extensible a cualquier tipo de cáncer); las células más diferenciadas (más parecidas a las células sanas) son menos agresivas; las menos diferenciadas son mucho más malignas y con mayor tendencia a metástasis.
El carcinoma de células pequeñas es un tipo agresivo de cáncer de próstata, de difícil detección, a diferencia de los adenocarcinomas. Además, no se alteran los niveles de PSA.
Carcinoma de células escamosas. Es un cáncer esquivo que afecta al revestimiento epitelial de la próstata. Su detección es difícil (no se modifican los niveles de PSA). El tiempo promedio de supervivencia tras el diagnóstico es de 14 meses. Es un tipo de cáncer muy infrecuente: < 1% de todos los cánceres de próstata.
Supervivencia aproximada: 65%
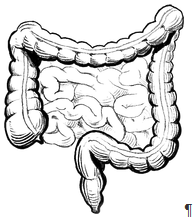
Los cánceres de colon y recto crecen lentamente en el transcurso de 15 o 20 años. Surgen a partir de pólipos de las células productoras de mucosidad que tapizan el intestino.
Aproximadamente 1 de cada 3 personas tienen pólipos en su intestino. Sin embargo, solo un 10% aproximadamente de estos pólipos derivarán hasta un cáncer invasivo, un adenocarcinoma de colon.
La malignidad del adenocarcinoma se determina por el grado de diferenciación celular. Un mayor grado de diferenciación de las células tumorales se asocia con una menor malignidad. Muchas células malignas parecen versiones jóvenes de células sanas, por su menor madurez, al estar menos diferenciadas. De hecho, algunos tratamientos se dirigen a estimular la maduración y diferenciación de las células cancerosas, con la consiguiente pérdida de malignidad.
Las células de cáncer de colon (de colon y recto) difunden con relativa facilidad al sistema linfático, desde donde alcanzan el torrente sanguíneo, pudiendo dar lugar a metástasis.
Un tipo de cáncer de colon son los adenocarcinomas mucosos. Se localizan con mayor frecuencia en el colon derecho, asociados a grupos celulares productoras de moco. El adenocarcinoma mucoso es más común en personas relativamente jóvenes (< 50 años). Se suelen diagnosticar en estadios más avanzados, pero la supervivencia es similar en relación a los no-mucosos.
Se está ensayando un tipo de vacuna contra éste y otros tipos de tumores formulado a modo de una vacuna de células dendríticas del paciente, una estirpe de células inmunitarias.
Supervivencia aproximada: 75%
El linfoma es un cáncer que se inicia de modo habitual en los ganglios linfáticos (pequeños órganos ovalados que actúan a modo de filtros para partículas invasoras (virus, bacterias, e incluso células cancerosas). Estos nódulos (ganglios) se hallan interconectados mediante conductos formando el sistema linfático.
El sistema linfático transporta linfocitos (de ahí su nombre) en lugar de hematíes como la sangre. Ambos sistemas, vascular y linfático, tienen numerosos puntos de conexión.
El sistema linfático viene a ser como la «red de alcantarillado de nuestras ciudades». Allí se recogen fluidos, desechos y partículas invasoras.
Los tumores linfáticos debilitan el sistema inmunológico y consiguientemente aumentan las probabilidades de padecer graves infecciones.
Las interconexiones entre el sistema vascular y linfático permiten a algunas células cancerosas entrar en el torrente sanguíneo, dispersándose a otros órganos, en los que dan lugar a metástasis.
La clasificación detallada de los linfomas es compleja y trasciende este texto divulgativo.
Existen dos tipos de linfomas muy conocidos: linfoma de Hodgkin y linfoma no-Hodgkin.
Los linfomas de Hodgkin se inician en los linfocitos. Linfoma de Hodgkin con esclerosis nodular. Es más común en adolescentes y adultos jóvenes, y representa 7 de cada 10 casos La clasificación de los linfomas de Hodgkin es la siguiente:
- Linfoma de Hodgkin con esclerosis nodular. Es más común en adolescentes y adultos jóvenes, y representa 7 de cada 10 casos diagnosticados. Aparece, de sólito, en los ganglios linfáticos del cuello o tórax.
- Linfoma de Hodgkin con celularidad mixta. Aparece con mayor frecuencia en los ganglios de la mitad superior del cuerpo. Afecta con mayor frecuencia a niños, ancianos y personas VIH positivas.
- Linfoma de Hodgkin con predominio linfocitario. Muy poco común. Suele debutar en un limitado número de ganglios linfáticos, generalmente en la mitad superior del organismo.
- Linfoma de Hodgkin con depleción linfocitaria. Muy poco frecuente. Se diagnostica preferentemente en personas de edad avanzada. Es el linfoma Hodgkin más agresivo, iniciándose en los ganglios del bazo, abdomen, hígado y médula ósea
La otra variante, linfomas no-Hodgkin, es mucho más común que los «linfomas de Hodgkin», clasificándose en muchos subgrupos, la mayoría más agresivos que los linfomas Hodgkin.
Los linfomas no-Hodgkin se suelen dividir en indolentes (crecen muy lentamente) o «de grado alto» (muy agresivos que se desarrollan con gran rapidez).
Unos de los más novedosos tratamientos para el linfoma no-Hodgkin es la terapia génica Axicabtagene ciloleucel.
Éstos, y otros tumores, enmascaran la respuesta inmune del paciente. La inmunoterapia anticancerosa consiste en estimular, de diversas maneras, la capacidad del paciente para confrontar el cáncer
Supervivencia aproximada: 78%
La hematuria (presencia de sangre en la orina) es el primer signo del cáncer de vejiga; al menos el primer signo que se detecta en ocho de cada diez personas.
El cáncer de vejiga es más común en hombres de raza blanca (caucasiana).
Aun cuando responda al tratamiento, el cáncer de vejiga tiende a expandirse a otras partes del tracto urinario (revestimiento del riñón, uréter y uretra).
Uno de los tratamientos más avanzados del cáncer vesical es con el bacilo tuberculoso (BCG, de Bacilo Calmette Guérin – Onco BCG®).
Alrededor del 95% de todos los cánceres de vejiga son uretrales, desarrollándose en el revestimiento interno de la vejiga (cánceres uroteliales). Estas células acomodan su forma dependiendo que la vejiga esté llena o vacía. De ese modo, estas células entran en contacto con las sustancias de la orina, incluyendo tóxicos potencialmente carcinogénicos. De ese modo se explica la relativamente elevada incidencia de cáncer vesical entre los fumadores, deshollinadores y personas que inhalan sustancias tóxicas.
Al igual que en otros tipos de cáncer, el cáncer vesical se inicia superficialmente, creciendo con aspecto de coliflor, cuando se torna agresivo e invasivo.
 Melanoma (el cáncer de piel más agresivo)
Melanoma (el cáncer de piel más agresivo)
Supervivencia aproximada: 92%
Otros tipos de cáncer de piel relativamente benignos son el mesotelioma y el cáncer cutáneo de células escamosas.
El signo inicial que lleva al diagnóstico de un melanoma es el cambio de aspecto de algún nevus (pecas). Existe la regla ABCDE: A (asimetría, esto es, una mitad de un nevus no tiene el mismo aspecto que la otra mitad); B (irregularidad en los bordes); C (cambio de color, que se torna marrón o negro); D (diámetro, cuando el nevus crece más allá de un lunar “normal”); y E (evolución, esto es, el nevus cambia su aspecto hacia alguna de las características previas, designadas con las letras A, B, C o D).
Aun cuando los melanomas solo representan el 1% aproximadamente de todos los cánceres cutáneos, son causa de casi el 100% de las muertes debidas a cánceres de piel. Esto se debe a su propensión a producir metástasis.
La diseminación superficial de los melanomas tiene lugar de la siguiente manera en aproximadamente el 70% de los casos: aparece un parche descolorido plano, o ligeramente elevado con bordes irregulares, y asimétrico. Esto puede acaecer en un lunar que llevaba muchos años en nuestra piel.
El lentigo maligno es similar a un melanoma, pero de propagación superficial. Es relativamente común en personas de edad avanzada («manchas de viejo») y/o en aquellas que se exponen de modo excesivo a la radiación solar, bien por razones profesionales o recreativas.
El lentigo acral debuta como una decoloración negruzca o marrón debajo de las uñas, plantas de los pies o palma de la mano. El lentigo acral es más común entre afroamericanos y asiáticos.
El lentigo nodular es una forma muy agresiva de melanoma. Generalmente ya ha dado lugar a metástasis en el momento del diagnóstico.
Supervivencia aproximada: 98%
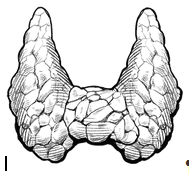
El diagnóstico se realiza cuando el paciente observa un bulto en el cuello, o bien describe «tensión» en la garganta, ronquera crónica, o dificultad al respirar o deglutir.
Apenas un 5% de los cánceres de tiroides son agresivos; la mayoría son localizados, con un riesgo mínimo de expandirse a otros órganos.
Algunos oncólogos consideran que muchos tumores de la glándula tiroides no deberían catalogarse como cánceres, dado que no evolucionan.
La mayoría de los cánceres de tiroides son refractarios a la quimioterapia. Una nueva clase de medicamentos («inhibidores de la quinasa») – que inhiben la angiogénesis – pueden resultar útiles en los cánceres de tiroides. [Los «inhibidores de la quinasa» se denominan también «inhibidores de la ruta de señalización celular JAK». Los fármacos de esta clase tienen nombres con el sufijo –inib]. [JAK, es el acrónimo de Janus Kinase; Janus, en referencia al dios romano de las dos caras].
Alrededor del 90% de los cánceres de tiroides son del tipo diferenciado, en los que las células tumorales son muy similares morfológicamente a las células sanas.
Cáncer de tiroides medular. Es un tipo de cáncer hereditario debido a un gen (oncogén) designado RET. En estos pacientes, la tiroidectomía es resolutiva. Este tipo de cáncer está relacionado con la enfermedad de Hirschsprung.
La enfermedad de Hirschsprung es una forma extrema de estreñimiento debido al lento tránsito intestinal. Los pacientes con enfermedad de Hirschsprung carecen casi por completo de células ganglionares en la parte distal del intestino. La enfermedad es consecuencia de un defecto durante el desarrollo embrionario por el que se interrumpe la migración de las células de la cresta neural a través del intestino. Algunos pacientes manifiestan sus síntomas durante la infancia o pubertad. Existen, no obstante, algunos pacientes en los que solo una porción corta del intestino se halla implicada. En estos casos, los síntomas debutan a edades relativamente tardías. La enfermedad de Hirschsprung está causada por una mutación del proto-oncogén RET, o del gen que codifica el receptor endotelina-B.
El gen RET (10q11.21) contiene la información codificada para la síntesis de una proteína involucrada en una ruta de señalización celular. Esta proteína es esencial para el desarrollo de células nerviosas, incluyendo neuronas entéricas, y neuronas del sistema nervioso autónomo simpático y parasimpático. Esta proteína también es imprescindible para el correcto funcionamiento renal y la espermatogénesis. [RET, de REarragement during Transfection].
La proteína codificada por el gen RET se halla embebida en la membrana celular, con dominios intracelular (que le permite activar rutas de señalización) y extracelular (que le posibilita interactuar con «factores de crecimiento»).
Supervivencia aproximada: 74%
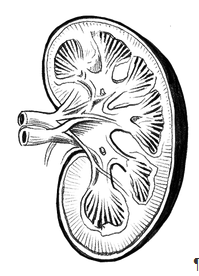
Los riñones son la depuradora corporal. La sangre entra en los riñones a través de las arterias renales y sale depurada a través de las venas renales. Los productos que han de ser excretados llegan a la orina a través de los uréteres situados en la pelvis renal.
La gran mayoría de los cánceres renales se desarrollan a partir de las células epiteliales que recubren los túbulos renales.
Durante muchos años el riñón se ha mostrado refractario a la quimioterapia anticancerosa. En la actualidad se utiliza la denominada terapia adyuvante. Se denomina así porque se administra tras la cirugía. Se dirige contra las mutaciones genéticas que subyacen en el crecimiento tumoral. Hasta no hace mucho tiempo, todos los cánceres renales se referían como carcinoma de células renales. Ahora se afina mucho más en el diagnóstico, categorizándolos en diversos tipos.
Carcinoma de células renales tipo cubicular. Es un tipo de carcinoma renal hereditario, dependiente del gen MET (citogenética: 7q31.2), heredado del cromosoma sexual paterno (Y). Esta genética aparece en células de la línea germinal. Representa aproximadamente el 5% de todos los carcinomas renales.
El gen MET (proto-oncogén) codifica una proteína del tipo de las tirosina-quinasas. Más precisamente, se trata de una pre-proteína con actividad proteolítica que da lugar a subunidades α y β que se ligan, vía puentes disulfuro, a las formas del receptor. Las mutaciones de este gen se asocian con carcinoma papilar de células renales, carcinoma hepatocelular y varios tipos de cáncer de cabeza y cuello. La amplificación y «sobreexpresión» del gen MET está relacionado con multitud de cánceres humanos.
El 85% restante son carcinomas de células somáticas, consecuencia del azar o factores ambientales relativamente mal definidos.
Supervivencia aproximada: 60%
La mayoría de las leucemias debutan en células madre hematopoyéticas de la médula ósea.
Las células madre derivan hacia dos líneas para una ulterior diferenciación. Son éstas: células madre mieloides, de las que derivan toda la serie de células sanguíneas; y células madre linfoides, que devienen en linfocitos.
El cáncer también tiene células madre, que se descubrieron por primera vez en la leucemia mieloide aguda en el año 1994.
La leucemia puede ser aguda o crónica. Mientras la incidencia de la forma aguda está aumentando en todo el mundo, la prevalencia de la leucemia crónica se mantiene estable.
Los dos tipos más usuales de leucemia son la leucemia linfocítica crónica, y la leucemia linfoblástica aguda, siendo ésta mucho menos frecuente que aquélla. La leucemia linfoblástica aguda es mucho más frecuente en niños que en adultos, una excepción en la patología cancerosa.
Zaragoza, a 27 de noviembre de 2018
Dr. José Manuel López Tricas
Farmacéutico especialista Farmacia Hospitalaria
Farmacia Las Fuentes
Florentino Ballesteros, 11-13
50002 Zaragoza