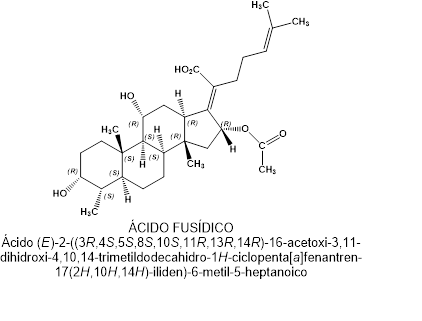
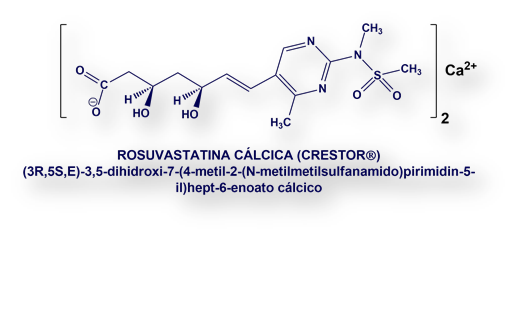
Autora: Da. María José Madarnás (www.maternidadfacil.com)
Durante la lactancia debes ser especialmente cuidadosa con tu pecho. Amamantar puede provocarte sensibilidad en los pezones o molestias como grietas o ampollas. El cuidado del pecho debe empezar antes de iniciar la lactancia y prolongarse durante todo el tiempo que dure. Sigue estos consejos y conseguirás que tu pecho esté preparado para que la experiencia de la lactancia sea perfecta:
- Evita el uso de jabones fuertes o alcohol
Para limpiar tu pecho no necesitas seguir ningún ritual adicional de limpieza. Con tu ducha diaria es suficiente para asegurar la higiene adecuada para amamantar a tu bebé. En ningún caso utilices astringentes, jabones fuertes o alcohol en tus pezones porque resecan la piel, algo que puede provocarte grietas o irritaciones molestas a la hora de amamantar.
- Elige sujetadores especiales para mujeres lactantes
Utiliza ropa cómoda que se ajuste a tu figura pero que no te apriete. Debes ser cuidadosa con los sujetadores que vayas a utilizar en este periodo. Busca sujetadores especiales para la lactancia porque son mucho más cómodos a la hora de amamantar.
Sin molestias
El sujetador no debe molestar ni apretar, pero sí debe ajustarse bien a tu cuerpo. Elegir bien la talla te proporcionará el soporte que necesitas para disminuir las molestias y los dolores de espalda ocasionados por el peso de tu pecho.
- Separa bien a tu bebé del pezón
La postura del lactante al sujetarse al pezón es muy importante para que realice bien la succión, se alimente correctamente y no haga daño a la madre. Pero también es fundamental que aprendas a separar a tu bebé del pecho una vez que haya acabado para evitar tirones.
¿Cómo lo hago?
Introduce el meñique en la comisura de los labios de tu bebé para eliminar el vacío que se crea por la succión. De esta forma te asegurarás de que el bebé se despega del pezón con suavidad y de que no tire demasiado del pezón al dejar de amamantarlo.
- Humedece el pezón con tu leche cada vez que acabes de amamantar
La leche materna es un cicatrizante natural. Lo mejor que puedes hacer para mantener la buena salud de tu pecho es aplicar un poco de la leche al acabar de amamantar en tu pezón para protegerlo.
Higiene adecuada
Además, siguiendo esta sencilla práctica te aseguras de que la higiene de tu pecho es la adecuada para la siguiente toma, gracias a que la leche materna tiene múltiples propiedades antibacterianas, sin necesidad de utilizar ningún producto que pueda resecar tu pezón y provocarte molestias.
- Deja secar el pecho al aire libre
Después de aplicar la leche en tu pezón deja secar la piel al aire libre. Evita frotar paños, por delicados que sean sobre tu piel. Tras amamantar tu piel quedará sensible y exponerla al roce de paños o toallitas limpiadoras puede molestarte.
Exposición al sol moderada
Al dejar secar tu pecho evita exponer la piel al sol durante mucho tiempo. La exposición moderada al sol es beneficiosa para tu piel, así que aprovecha para tomar el sol unos minutos todos los días, pero evita hacerlo durante las horas en las que el sol está más alto.
- Hazte masajes en el pecho con regularidad
Los masajes son muy beneficiosos durante la lactancia. Durante los primeros días tras el parto pueden ayudarte a que la bajada de la leche se produzca antes y luego son muy beneficiosos para evitar la congestión del pecho o las obstrucciones que pueden transformarse en una dolorosa mastitis.
¿Cómo lo hago?
Masajea tu pecho haciendo movimientos circulares alrededor de tu areola. Procura que tus movimientos ejerzan una leve presión sobre el pecho pero evita frotar la piel. Rodea todo el pecho repitiendo este movimiento y luego haz lo mismo en el otro pecho. Puedes hacer esto antes de empezar a amamantar para facilitar la lactancia al bebé.
Autora: Da. María José Madarnás (www.maternidadfacil.com)
FARMACIA LAS FUENTES
ZARAGOZA