Edmond I. Eger-II, anestesista que contribuyó a establecer la dosis adecuada de anestésico, salvando un sinnúmero de vidas durante los procedimientos quirúrgicos, falleció por las complicaciones de un cáncer de páncreas, a los 86 años de edad en su casa en Tiburón, California, Estados Unidos.
Los gases inhalados éter y cloroformo se han empleado durante más de un siglo como anestésicos. Eran casi los únicos anestésicos cuando Edmond I. Eger se graduó en Medicina en 1955. En aquellos años el manejo de estos gases entrañaba notables riesgos, sobre todo por la dificultad de ajustar las dosis para cada paciente y procedimiento quirúrgico.
A falta de una sistemática para medir los efectos de la anestesia, los médicos buscaban signos orientativos, tales como el tono muscular del paciente, la profundidad y regularidad de la respiración o el diámetro de la pupila (el grado de miosis). Sin embargo, eran signos imprecisos, difícilmente comparables y cuantificables, siendo además inapropiados para la investigación de nuevos fármacos anestésicos.
Un equipo de investigación de la universidad de California, San Francisco, del que formaba parte Edmond I. Eger, pero también Giles Merkel, Lawrence Saidman, y otros, estableció un criterio que terminó mostrándose muy útil para evaluar la dosis de anestésico necesaria para un paciente y procedimiento quirúrgico específico. Se trata de la concentración de anestesia a la que el 50% de pacientes no reaccionan frente un estímulo doloroso, tal como una incisión con un escalpelo o bisturí.
Aun cuando existen diferencias entre pacientes, el criterio demostró ser muy reproducible y, por consiguiente, fiable. Tal fue así que se aceptó como concepto en el año 1965, bajo la denominación de «concentración alveolar mínima» (MAC, del inglés Minimum Alveolar Concentration). Muy pronto el MAC se aceptó como medida de la potencia de los gases anestésicos. Cuánto más bajo sea el valor del MAC más potente es el anestésico (menos dosis se precisa para anular la percepción dolorosa del paciente).
Los valores de MAC son muy concordantes entre pacientes e incluso entre animales experimentales. Así, con casi idéntica concentración de un determinado fármaco anestésico se puede anestesiar a un hombre grueso, una mujer delgada, un perro o una rata. La cantidad de anestésico necesaria variará en función del peso, pero no de la concentración (peso/volumen).
Además, Edmond I. Eger identificó nuevos gases con acción anestésica, tales como Isoflurano, Sevoflurano, Desflurano, Enflurano y Halotano; éstos han terminado desplazando a los más antiguos en los procedimientos rutinarios de la anestesia.
Edmond I. Eger-II nació en Chicago, Illinois, Estados Unidos el 30 de septiembre de 1930. Sus padres añadieron a su nombre de pila la letra I, pero no lo adscribieron a un nombre preciso.
En 1955, año de su graduación en la Northwestern University, contrajo matrimonio con una logopeda, Dollie Ross. Se divorciaron en 1983. Contrajo nuevo matrimonio con Lynn Spitler, una inmunóloga que le ha sobrevivido.
 Tras terminar su periodo de médico interno residente, trabajó durante dos años como capitán médico de la Marina en el hospital Fort Leavenworth, Kansas. Desde 1960 a 2006 fue miembro de la facultad de medicina de la universidad de California, San Francisco. Figura en más de 500 publicaciones, y es autor o editor de siete libros.
Tras terminar su periodo de médico interno residente, trabajó durante dos años como capitán médico de la Marina en el hospital Fort Leavenworth, Kansas. Desde 1960 a 2006 fue miembro de la facultad de medicina de la universidad de California, San Francisco. Figura en más de 500 publicaciones, y es autor o editor de siete libros.
Durante más de dos décadas investigó el mecanismo de acción de los gases anestésicos. Las mismas concentraciones que anestesian a un hombre, también lo hacen con animales muy primitivos. La universalidad de estas reacciones hace pensar que los mecanismos subyacentes evolucionaron hace eones. [Un eón es un término griego que significa una eternidad].
CONSIDERACIONES SOBRE LAS TÉCNICAS ANESTÉSICAS
La anestesia requiere de una exquisita combinación de fármacos: depresores del nivel de conciencia, relajantes musculares y analgésicos. Pero la selección de los medicamentos y las dosis administradas han de procurar una mínima depresión de la función cardiovascular, una rápida recuperación de la conciencia una vez concluida la intervención quirúrgica, y precaver las náuseas y vómitos durante el post-operatorio. Hay que evitar hasta donde sea posible el efecto de excitación paradójica que sigue a la depresión nerviosa.
De modo habitual, un opiáceo se administra como inductor de la anestesia, inmediatamente antes, o casi simultáneamente al cóctel anestésico formado por óxido nitroso (u otro gas anestésico) y un barbitúrico intravenoso de acción inmediata, como Tiopental.
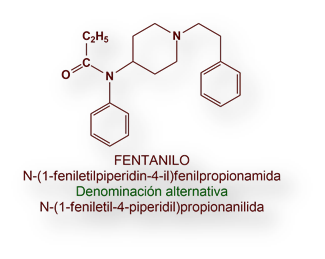
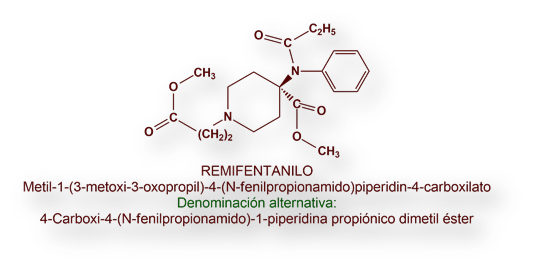
El opiáceo se inyecta en dosis bajas y crecientes durante el acto quirúrgico, al objeto de mantener una analgesia adecuada durante el mismo. Los opiáceos usados con este fin son: Morfina, Fentanilo, Sufentanilo, Alfentanilo o Remifentanilo.
En la «anestesia intravenosa total», la inducción y el mantenimiento se consigue mediante uno o más anestésicos inyectados por vía intravenosa. Este proceder es trascendente en ciertos tipos de cirugía, sobre todo cuando puede aparecer hipoxemia o la modalidad quirúrgica impide la administración de un medicamento por inhalación (por ejemplo en la técnica diagnóstica de broncoscopia). Para la «anestesia intravenosa total» se asocia Propofol con Alfentanilo o Fentanilo; o, alternativamente, Midazolam con Alfentanilo.
El uso de relajantes musculares (bloqueantes de la transmisión nerviosa neuromuscular) es comprometido en pacientes profundamente anestesiados con ventilación mecánica.
Una técnica hoy casi obsoleta es la neuroleptanalgesia. En esta técnica se usaba un fármaco neuroléptico que dejaba al paciente en un estado casi catatónico (indiferente a su entorno pero receptivo a las órdenes). Este proceder se ha utilizado en cirugía menor, endoscopias y curas dolorosas (por ejemplo, en grandes quemados).
La neuroleptanalgesia se puede convertir en neuroleptanestesia añadiendo óxido nitroso en oxígeno. La neuroleptanestesia es adecuada cuando se precisa la colaboración del paciente. Tras la interrupción de la administración de óxido nitroso, el paciente recupera la consciencia inmediatamente y puede colaborar con el equipo quirúrgico. El neuroléptico usado en este procedimiento es Droperidol. Muchas veces Droperidol se asocia a Remifentanilo, con o sin Midazolam.
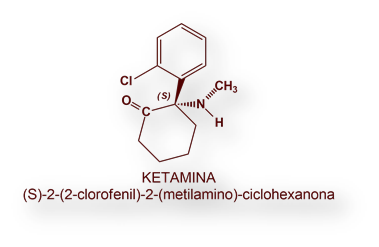 La Ketamina puede dar lugar una «anestesia de disociación» que remeda la neuroleptanalgesia, en la que el paciente parece consciente, si bien su grado de vigilia es mínimo. Esta alternativa puede ser adecuada en cirugía menor y otros procedimientos que no exijan relajación muscular.
La Ketamina puede dar lugar una «anestesia de disociación» que remeda la neuroleptanalgesia, en la que el paciente parece consciente, si bien su grado de vigilia es mínimo. Esta alternativa puede ser adecuada en cirugía menor y otros procedimientos que no exijan relajación muscular.
La Ketamina se administra por inyección intramuscular, IV Bolus o infusión intravenosa. El paciente queda amnésico, como si se hallase «en trance»: mantiene los ojos abiertos, su tono muscular se incrementa, pero se muestra no reactivo a los estímulos. La recuperación de este estado es lenta.
Zaragoza, a 27 de septiembre de 2017
Dr. José Manuel López Tricas
Farmacéutico especialista Farmacia Hospitalaria
Farmacia Las Fuentes
Zaragoza