La Food and Drug Administration (FDA) estadounidense aprobó muy recientemente dos nuevos tratamientos para la drepanocitosis (anemia de células falciformes). Se trata de Adakveo® y Oxbryta®. Se trata del primer avance farmacológico para el tratamiento de esta enfermedad desde hace 20 años. [Otras denominaciones de esta genopatía son: drepanocitemia y anemia drepanocítica].
La anemia de células falciformes (drepanocitosis) es una genopatía causada por la sustitución de un solo aminoácido en una de las cadenas de la proteína oligomérica hemoglobina. Esta modificación de la estructura primaria (secuencia de aminoácidos) da lugar a la polimerización de la hemoglobina cuando se desoxigena. Las personas heterocigóticas para esta mutación sufren una anemia leve, pero tienen la ventaja de que sus hematíes falciformes no pueden alojar a las formas hemáticas del plasmodio (parásito de la malaria). Esta adaptación a la vida en áreas con malaria endémica ha ejercido una presión de selección que favorece la pervivencia de esta alteración genética. Esta ventaja evolutiva tiene un coste elevado: las personas homocigóticas para el gen falciforme, en las que todos sus hematíes portan la hemoglobina defectuuosa, sufren una clínica de anemia grave, con frecuentes crisis de dolor agudo debidas a la vaso-oclusión, hemólisis, múltiples daños orgánicos, y un mayor riesgo de mortalidad. La esperanza de vida de los afectados por anemia falciforme (drepanocitosis) ven reducida su esperanza de vida aproximadamente 30 años en relación al de la población general. Pequeños cambios en la presión de oxígeno tienen efectos notables sobre la polimerización de la hemoglobina falciforme, pudiendo desencadenar una crisis de dolor agudo isquémico por vaso-oclusión.
Adakveo® (Crizanlizumab), fabricado por la multinacional helvética Novartis AG, previene el dolor agudo vaso-oclusivo cuando los hematíes deformes (con forma de media luna) obliteran las arteriolas de resistencia. Se produce necrosis tisular debido a la interrupción de la perfusión sanguínea.
El proceso de vaso-oclusión se origina por adhesión al endotelio vascular de los hematíes falciformes (sobre todo en las arteriolas de menor calibre), y los leucocitos (sobre todo en las vénulas).
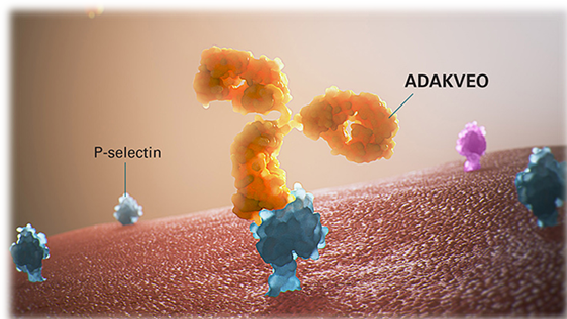 La adhesión de los leucocitos al endotelio vascular se inicia con la selectina-P, una molécula almacenada en los gránulos de las células endoteliales y en las plaquetas. Una vez segregada, la selectina-P se localiza en la membrana endotelial, aumentando el proceso de adhesión de los hematíes falciformes (estudios in vitro). Conceptualmente, el bloqueo de la selectina-P podría reducir el riesgo de vaso-oclusión y, consiguientemente, las crisis de dolor isquémico, disminuyendo el proceso inflamatorio y el daño tisular.
La adhesión de los leucocitos al endotelio vascular se inicia con la selectina-P, una molécula almacenada en los gránulos de las células endoteliales y en las plaquetas. Una vez segregada, la selectina-P se localiza en la membrana endotelial, aumentando el proceso de adhesión de los hematíes falciformes (estudios in vitro). Conceptualmente, el bloqueo de la selectina-P podría reducir el riesgo de vaso-oclusión y, consiguientemente, las crisis de dolor isquémico, disminuyendo el proceso inflamatorio y el daño tisular.
Crizanlizumab (Adakveo®) es un anticuerpo monoclonal humanizado que se engarza a la selectina-P, impidiendo la interacción de ésta con sus receptores.
Al objeto de valorar la validez de este modelo teórico se ha llevado a cabo un estudio clínico fase 2 (SUSTAIN), con doble-ocultación, aleatorizado, controlado frente a placebo, e internacional (Estados Unidos, Brasil y Jamaica). SUSTAIN: Study to Assess Safety and Impact of SeIG1 [Crizanlizumab] With or Without Hydroxyurea Therapy in Sickle Cell Disease Patients With Pain Crisis.
[La Hidroxiurea es el fármaco primordial que modifica el curso natural de la enfermedad. Con esta indicación la Food and Drug Administration (FDA) estadounidense autorizó su prescripción en el año 1998, el mismo año en que se autorizó en España]. En el estudio clínico fase 2 se observó una reducción de la frecuencia de las crisis dolorosas isquémicas del 45,3% en el grupo tratado con la dosis más elevada de Crizanlizumab (5mg/Kg). Así mismo, el tiempo transcurrido hasta la primera crisis de dolor vaso-oclusivo (tras el inicio del tratamiento con Crizanlizumab) se duplicaba o triplicaba en relación al grupo placebo.
En el grupo tratado con la dosis más elevada de Crizanlizumab (5mg/Kg) el número de crisis dolorosas vaso-oclusivas se redujo entre un 32,1% y un 50,0% en función de si el paciente estaba recibiendo, o no, Hidroxiurea.
Durante el estudio, la incidencia de efectos adversos notificados con Crizanlizumab fue similar a la del grupo placebo. Así mismo, durante el tiempo del ensayo no se detectaron anticuerpos contra Crizanlizumab.
La prescripción del medicamento se restringe para personas mayores de 16 años. Se administra mediante una infusión intravenosa mensual.
 Oxbryta® (Voxelotor), fabricado por Global Blood Therapeutics, se prescribe para precaver la anemia drepanocítica grave que puede dañar de manera irreversible muchos órganos, entre ellos el cerebro. Se administra como una única dosis oral diaria de 1g a partir de los 12 años de edad.
Oxbryta® (Voxelotor), fabricado por Global Blood Therapeutics, se prescribe para precaver la anemia drepanocítica grave que puede dañar de manera irreversible muchos órganos, entre ellos el cerebro. Se administra como una única dosis oral diaria de 1g a partir de los 12 años de edad.
Voxelotor es un inhibidor de la polimerización de la hemoglobina falciforme (HbS). Como resultado de esta menor polimerización mejora la reología de la sangre (observación in vitro), y aumenta la vida media de los glóbulos rojos. Consecuentemente disminuye la hemólisis y la anemia subsiguiente.
Su eficacia clínica se ha estimado en el ensayo clínico fase 3 designado HOPE (Haemoglobin Oxygen Affinity to Inhibit HbS Polymerization).
Durante este estudio, la mitad de los participantes del grupo tratado con 1,5g q.d. de Voxelotor incrementó su hemoglobinemia más de 1g / dl (1g%). Ello les permitió reducir la dosis de Hidroxiurea. Todavía más: Voxelotor elevó los niveles de hemoglobina en sangre, sin aumentar su viscosidad.
El coste anual de cada tratamiento (Adakveo® y Oxbryta®) se estima en $100,000 (cien mil dólares), debiendo mantenerse durante toda la vida del paciente. Muchos millones de personas en todo el mundo sufren drepanocitosis (anemia falciforme) y, en consecuencia, son susceptibles de recibir estos medicamentos. El coste de estos tratamientos es prohibitivo incluso en sociedades avanzadas. Por ejemplo, en Estados Unidos, donde alrededor de 100.000 personas padecen drepanocitosis, el coste de los tratamientos duplica el ingreso familiar promedio. He aquí otra disfunción más (¡y ya son muchas!) del mercado farmacéutico.
El problema del precio anticipa otro mayor: alrededor de 30 nuevos fármacos para la drepanocitosis se hallan en estadios avanzados de ensayos clínicos, pudiendo llegar al mercado farmacéutico en los próximos años; y a precios previsiblemente similares o superiores.
Las empresas fabricantes y comercializadoras de los dos costosos medicamentos (Adakveo® y Oxbryta®) justifican los elevados precios en el contexto de los costes de los pacientes con anemia de células falciformes: aproximadamente $10,000 (diez mil dólares) anuales en los niños; y alrededor de $30,000 en adultos, sin tener en cuenta los costes derivados de las frecuentes complicaciones (crisis de intenso dolor vaso-oclusivo, daños en diversos órganos y hemorragias cerebrales) A ello hay que añadir que muchas personas no pueden trabajar y deben recibir pensiones subsidiarias.
Sin embargo, Ameet Sarpatwari, director del Program On Regulation, Therapeutics and Law, se manifiesta crítico con los análisis coste frente a beneficio de las empresas farmacéuticas que tratan de maximizar la rentabilidad de sus inversiones.
Con idéntica actitud crítica se manifiesta David Mitchell, fundador de Patients for Affordable Drugs. En su opinión, ni los pacientes ni las compañías aseguradoras deberían aceptar estos precios. Recuérdese que en Estados Unidos, el gobierno federal tiene prohibido por ley regular el precio de los fármacos, aun cuando existen proyectos para modificar la legislación. Las compañías farmacéuticas se aprovechan de la bonhomía de la gente. Ante la pregunta, ¿cuánto pagaría usted por aliviar a un niño afectado de un dolor lancinante?, casi todo el mundo respondería: cualquier cosa. No obstante, el planteamiento es falaz. La cuestión correcta es: ¿qué beneficio es éticamente aceptable para los fabricantes de estos medicamentos?
Medicaid (un programa estadounidense para las personas sin cobertura privada de salud) financia el 50% de los costes de la atención médica y farmacéutica de los pacientes con anemia de células falciformes. Sin embargo, es imposible que las personas con la cobertura del Medicaid asuman el 50% restante del coste de estos medicamentos.
Un fármaco antiguo (Hidroxiurea), aprobado para la drepanocitosis en 1998, hoy comercializado en versiones genéricas, tiene un coste anual de mil dólares ($1,000) y su empleo está autorizado en niños desde el año 2017.
La Hidroxiurea puede reducir la incidencia de crisis de dolor y accidentes cerebrovasculares a la mitad aproximadamente. Aun así, en Estados Unidos, apenas el 30% de los pacientes con drepanocitosis (anemia de células falciformes) toman regularmente el medicamento. Hay quien plantea que antes de prescribir los nuevos fármacos (Adakveo® y Oxbryta®) se debería lograr una correcta adherencia terapéutica con Hidroxiurea. Este punto de vista es auspiciado por las compañías aseguradoras.
Incluso existen dudas de la adherencia terapéutica con los nuevos medicamentos, sobre todo con Oxbryta® que se ha tomar regularmente (1 comprimido diario). Muchas personas con drepanocitosis tienen daños cerebrales, a veces sutiles, que dificultan la comprensión de su situación clínica o bien limitan su responsabilidad en el seguimiento de las indicaciones médicas y farmacéuticas.
Con independencia de las consideraciones socio-económicas comentadas, los dos fármacos (Crizanlizumab – Adakveo®- y Voxelotor – Oxbryta®-) son importantes avances en el tratamiento de la anemia de células falciformes.
En los niños con drepanocitosis los síntomas debutan a los pocos meses de vida, cuando los hematíes fetales (de origen materno) son reemplazados por los de fabricación propia (por la propia médula ósea del niño). Los hematíes falciformes tienen forma de media luna en cuarto creciente. Son muy rígidos, fluyen con dificultad por los capilares obstruyéndolos con frecuencia, dando lugar a un intenso dolor vaso-oclusivo por necrosis del tejido que pierde la perfusión sanguínea. La vida media de estos hematíes falciformes es mucho más breve que la de los hematíes normales (aproximadamente 120 días).
Las manifestaciones clínicas de la drepanocitosis debutan con inflamación de manos y pies, junto a un proceso febril de duración variable y crisis de dolor agudo vaso-oclusivo.
Además de esta sintomatología inicial, pronto se hace evidente una anemia grave con cansancio, irritabilidad, mareos, palpitaciones, disnea, cianosis, ictericia, así como retraso del crecimiento y de la maduración sexual.
La anemia obliga a realizar frecuentes trasfusiones de sangre con riesgo de hemosiderosis que requiere la administración de quelantes de hierro férrico (Fe3+) (Deferasirox). [La hemosiderosis daña irreversiblemente numerosos órganos, de preferencia el miocardio]. Otro signo clínico de la drepanocitosis es la esplenomegalia debida al atrapamiento en el bazo de los hematíes falciformes.
Los pacientes con drepanocitosis pueden sufrir el denominado síndrome torácico-agudo que remeda a un cuadro neumónico.
Es relativamente común la pérdida de visión a causa de la angiogénesis de la retina como mecanismo compensatorio al insuficiente aporte de sangre a esta trascendente membrana de la parte posterior del globo ocular.
El atrapamiento de los hematíes falciformes también puede desencadenar trombosis venosa profunda, ictus (accidente cerebro-vascular) y embolismo pulmonar.
La drepanocitosis tiene mayor prevalencia en la población de origen africana, así como en las comunidades mediterráneas, incluyendo Arabia Saudí e India. Linus Pauling descubrió la naturaleza hereditaria de la enfermedad en el año 1945: se debe a una mutación autosómica (no ligada al sexo) del codón 6 del gen β de la globina [mutación GTG ® GAG], esto es, el nucleótido Timina es sustituido por Adenina. La mutación trasunta en la sustitución del aminoácido ácido glutámico por valina. Esta modificación tiene lugar en la superficie de la globina, alterándose la carga eléctrica neta y, como resultado, la movilidad electroforética. La hemoglobina mutada de la drepanocitosis se designa hemoglobina S (S de Sickle, falciforme en inglés).
Adakveo® (Crizanlizumab) hace que los hematíes se adhieran menos a las arterias de resistencia y capilares. En diversos ensayos clínicos Novartis AG., descubrió que Crizanlizumab reducía las crisis de dolor agudo en un 45% (estudio con grupo placebo), independientemente de que el paciente estuviera, o no, tomando Hidroxiurea.
Sin embargo, Crizanlizumab no mostró efecto alguno sobre la anemia, la principal afectación de la drepanocitosis.
Con el otro fármaco, Oxbryta® (Voxelotor) los pacientes que tomaron una dosis oral diaria consiguieron una notoria mejoría de su hematocrito al cabo de dos semanas de iniciado el tratamiento; en algunos casos hasta valores normales. Voxelotor ayuda a que los hematíes retengan oxígeno dificultando que se deformen y agrupen tras su desoxigenación. De esta guisa, la vida media de los hematíes se prolonga.
Una cuestión no resuelta por ahora es si los dos medicamentos se deberían tomar a la vez. No se han realizado estudios clínicos al respecto.
Zaragoza a 8 de enero de 2020
Dr. José Manuel López Tricas
Farmacéutico especialista Farmacia Hospitalaria
Farmacia Las Fuentes
Florentino Ballesteros, 11-13
50002 Zaragoza

